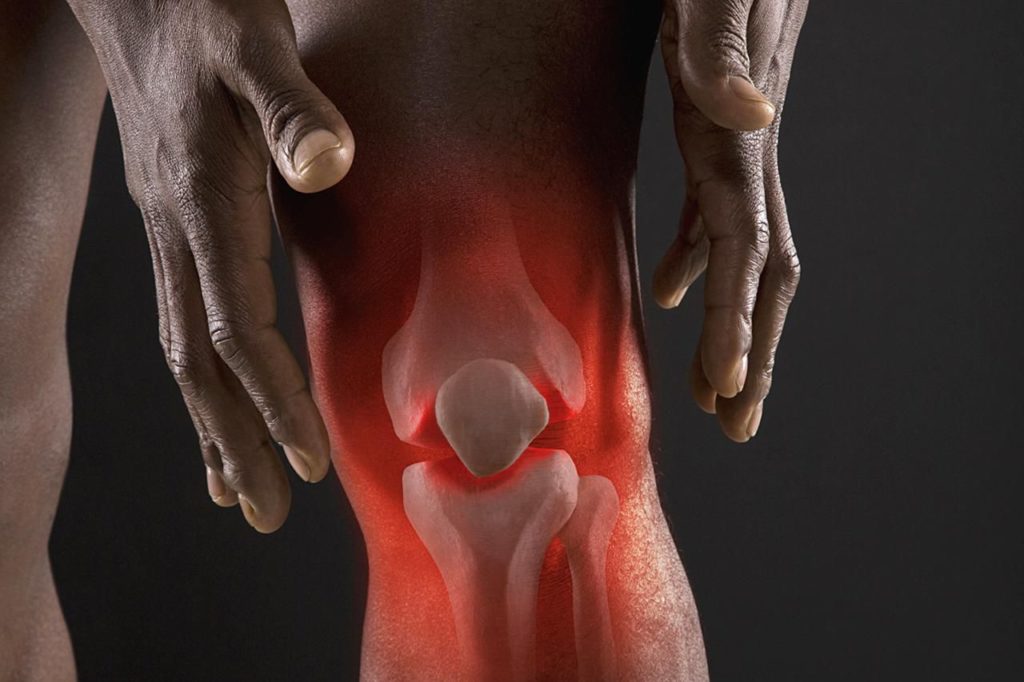
Суставные сочленения, обеспечивающие подвижность скелетного аппарата, несут на себе большую нагрузку, поэтому природа позаботилась об их максимальной защите. Каждый сустав окружает так называемая синовиальная оболочка – соединительная ткань, вырабатывающая жидкостную смазку, — синовию. Смазка облегчает двигательные функции и предотвращает взаимное трение между поверхностями костей в сочленении. При различных артропатологиях изменениям подвергаются не только костные и хрящевые, но и околосуставные ткани – возникает воспаление синовиальной оболочки. Наиболее распространенной формой данной болезни в области нижних конечностей является супрапателлярный синовит, поражающий коленный сустав.
Причины развития патологии

Лишний вес может стать одной из причин развития синовита коленей
Синовиальная оболочка колена имеет складчатую форму и состоит из нескольких полостей, называемых также сумками или бурсами. Одни из них соединяются между собой, другие являются замкнутыми. Благодаря такому строению в случае возникновения воспаления в замкнутой зоне снижается риск его распространения на всю околосуставную ткань. Супрапателлярный синовит (СПС) характеризуется воспалительным процессом, ограниченным областью синовиальной сумки, расположенной на передней поверхности колена над коленной чашечкой. Иногда он бывает парным, но чаще поражает одно колено – обычно правое, поскольку у большинства людей правая нога является опорной при ходьбе и прыжках.
Следствием этой разновидности синовита становится избыточное скопление синовиальной жидкости в надколенном кармане. Это приводит к развитию воспалительного процесса в данной области и нарушению нормальной подвижности сочленения.
Среди причин такого состояния основными являются следующие:
- Механические травмы колена.
- Инфицирование ран и ссадин на поверхности кожи коленной чашечки.
- Хронические суставные патологии – гонартриты, гонартрозы, подагра.
- Аллергические реакции.
- Аутоиммунные патологии, вызванные сбоем в работе иммунной системы, заставляющим ее реагировать на клетки собственного организма как на нечто чужеродное.
- Подагра.
- Сахарный диабет.
- Повышенные нагрузки на сустав.
- Осложнения после хирургического вмешательства на колене.
- Лишний вес.
Супрапателлярный синовит обозначается в МКБ-10 кодом М65.8, где М обозначает принадлежность патологии к классу болезней костно-мышечной системы и соединительной ткани, 65 – блок поражений синовиальных оболочек и сухожилий, 8 – подгруппу «Другие синовиты и тендосиновиты».
Виды и симптомы
СПС может протекать в нескольких формах. Для посттравматического варианта характерна острая форма. При этом в надколенной бурсе образуется выпот – избыточное скопление синовиальной жидкости, из-за чего меняются внешние очертания сустава, кожный покров над ним краснеет, повышается тактильная температура. При нажатии на область выпота, движении коленом и опоре на него возникает острая боль.
Хронический синовит встречается гораздо реже острой формы. Симптомы имеют смазанный, нечетко выраженный характер. Выпот накапливается постепенно, боль возникает периодически.
Также заболевание может быть:
- экссудативным – симптоматика сходна с посттравматической, отличаясь лишь бóльшим скоплением жидкости в синовиальной сумке;
- инфекционным – в случае проникновения в синовиальный карман болезнетворных микроорганизмов из внешней среды через травмированную кожу, либо из очага инфекции внутри организма;
- гнойным – протекает при высокой общей температуре тела, сопровождается сильным отеком, гиперемией (покраснением кожи). Боль ощущается при малейшем движении коленом, что приводит к полному его обездвиживанию, и даже в покое;
- реактивным, возникающим как ответная реакция при длительном воздействии на сустав негативных факторов – хронической суставной патологии, механического или токсического раздражителя.
Специфическим симптомом супрапателлярного синовита является зудящая сыпь на коже колена, доставляющая человеку дополнительные страдания. Ее причиной становятся застойные процессы в надколенном синовиальном кармане.
Диагностика

Врач может назначить дополнительные методы исследования, такие как рентгенография сустава и МРТ
Опытный ортопед способен поставить предварительный диагноз супрапателлярного синовита при внешнем осмотре и пальпации колена. Однако для полной ясности пациенту необходимо пройти ряд обследований, к которым относятся:
- Рентгенография.
- УЗИ – ультразвуковое исследование сустава и околосуставных тканей.
- МРТ – магнитно-резонанстная томография.
- Артроскопия.
- Пункция синовиальной жидкости и лабораторное исследование взятых проб.
Также проводится общий анализ крови. По его показателям можно судить о том, как развивается воспалительный процесс.
Лечение
При полной уверенности в диагнозе врач назначает курс терапевтических процедур. В него в обязательном порядке входят:
- иммобилизация колена при помощи тугой повязки или гипсового лонгета с целью максимального ограничения подвижности сустава и снижения нагрузки на него;
- лекарственная терапия с использованием анальгетиков и нестероидных противовоспалительных препаратов (НПВП);
- инъекции антибиотиков;
- удаление шприцом излишков жидкости из надколенного синовиального кармана – аспирация.
При гнойной форме консервативное лечение не всегда дает хорошие результаты. В этом случае проводится хирургическое вмешательство по вскрытию полости бурсы и очистке очага воспаления. Операция проходит под местным обезболиванием.
Прогноз
Грамотно и своевременно проведенное лечение гарантирует полное выздоровление пациентам, у которых диагностирован СПС. При отсутствии осложнений лечебный курс занимает две-три недели. Пролеченное колено необходимо оберегать от травм, значительных нагрузок и переохлаждений в течение как минимум полугода.